cuidados intensivos
La encrucijada de un intensivista: decidir cuándo luchar o detenerse por un paciente
La medicina no existe para prolongar funciones biológicas a cualquier precio. Existe para cuidar seres humanos. Y eso obliga a hacerse una pregunta incómoda, pero inevitable: ¿Estamos prolongando la vida o prolongando la muerte?
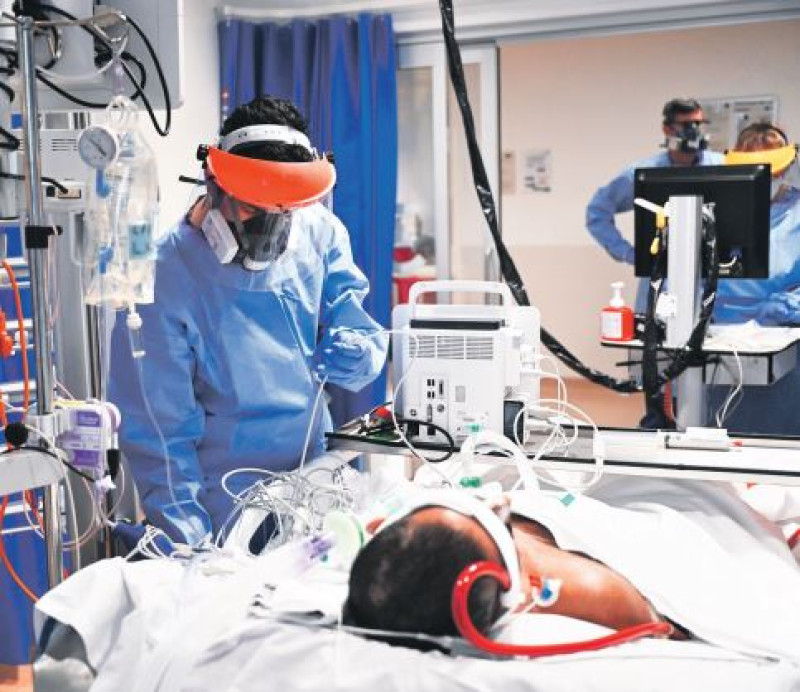
A veces, lo que permanece no es la posibilidad real de recuperación, sino la dificultad de aceptar que la muerte ha llegado
Hay una escena que se repite más de lo que muchos quieren admitir. Un paciente yace en una cama de cuidados intensivos. Está conectado a un ventilador, monitores y bombas de infusión. Hay números en la pantalla, alarmas, medicamentos para mantener presión.
Todo parece indicar que la medicina sigue en movimiento, que algo todavía se está haciendo, que la batalla continúa.
Desde fuera, puede parecer que mientras haya máquinas funcionando, mientras alguien siga ajustando parámetros, todavía hay esperanza.
Pero no siempre es verdad. A veces, lo que permanece no es la posibilidad real de recuperación, sino la dificultad de aceptar que la muerte ha llegado antes de que el corazón se detenga.
Este es uno de los contextos más duros en los que trabaja un médico intensivista. Porque, contrario a lo que muchos creen, su labor no consiste únicamente en negarle almas a la muerte.
También consiste en reconocer cuándo seguir interviniendo deja de ser un acto de medicina y empieza a convertirse en una forma sofisticada y costosa de sufrimiento.
Durante mucho tiempo se ha sostenido, casi como dogma, que el deber del médico es preservar la vida bajo cualquier circunstancia. La frase suena noble, incluso heroica. Pero falsa. Y cuando se aplica sin matices, hace daño.
Porque la medicina no existe para prolongar funciones biológicas a cualquier precio. Existe para cuidar seres humanos. Y eso obliga a hacerse una pregunta incómoda, pero inevitable: ¿estamos prolongando la vida o prolongando la muerte?
En medicina intensiva, esa pregunta deja de ser filosófica y se vuelve dolorosamente real. Hay pacientes en quienes la intervención tiene sentido. Pacientes que pueden revertir, recuperarse, que pueden volver a una vida que ellos mismos considerarían aceptable. En esos casos, actuar con firmeza, no sólo está justificado: es un deber.
Pero hay otros…
Pacientes con falla de múltiples órganos sin posibilidad real de recuperación. Pacientes con daño neurológico devastador. Pacientes con enfermedades avanzadas, terminales, en quienes el cuerpo ya no responde porque sencillamente no puede responder.
Y sin embargo, la maquinaria sigue. Un medicamento más. Un procedimiento más. Otra intervención invasiva. Otro intento de reanimación. No porque exista una posibilidad verdadera, sino porque cuesta detenerse.
Eso es lo que muchas veces llamamos encarnizamiento terapéutico: continuar tratamientos desproporcionados, no porque ayuden al paciente, sino porque como médicos, como familia o como sociedad, no sabemos cómo aceptar el final.
Y hay que decirlo con honestidad: el encarnizamiento terapéutico no suele nacer de la crueldad. Nace del miedo. Del miedo a sentir que no se hizo suficiente. Del miedo a ser quien diga “hasta aquí”.
Del peso cultural de creer que siempre hay que hacer algo, aunque ese algo ya no tenga sentido. Del dolor de la familia. De la dificultad del propio médico para aceptar que no siempre puede vencer.
Pero el resultado termina siendo el mismo: prolongar el sufrimiento bajo la apariencia de tratamiento. En ese punto, la medicina pierde su norte. Porque no se trata de demostrar hasta dónde llega nuestra capacidad de intervenir. Se trata de entender para quién y para qué estamos interviniendo.
Y es ahí donde aparece una de las decisiones más malinterpretadas en la práctica clínica: la orden de no resucitar, el DNR. Muchos la entienden como abandono. Como una renuncia. Como si el médico se apartara del paciente. Pero no es eso.
Saber aceptar
Un DNR no es dejar de cuidar. Es cambiar el objetivo del cuidado. Es reconocer que, si ocurre un paro cardíaco en un paciente sin posibilidad razonable de recuperación, intentar reanimarlo no le devolverá la vida que perdió. Solo añadirá violencia al momento final.
Porque conviene decirlo sin adornos: la reanimación cardiopulmonar no es una escena heroica de televisión. Es un procedimiento agresivo. Puede fracturar costillas, generar trauma y añadir sufrimiento. En un paciente recuperable, puede ser una oportunidad. En un paciente irreversible, puede convertirse en una agresión inútil.
Negarse a hacer eso no es abandono. Es criterio. Es responsabilidad. Es humanidad. El paciente con DNR sigue siendo paciente. Se le sigue tratando. Se le controla el dolor. Se le alivia la falta de aire. Se le seda si es necesario. Se acompaña a su familia. Se le habla con respeto. Se procura comodidad. Se evita sufrimiento.
Se deja de hacer lo inútil para concentrarse en lo importante. Y eso exige una verdad que incomoda, pero que debe decirse: no se trata de preservar la vida a toda costa, también debemos saber acompañar y dignificar la muerte.
Aceptar eso no es rendirse. Es madurar como médico. El intensivista vive en el límite entre la vida y la muerte. Y en ese límite, su papel no es solo técnico. Es profundamente humano. Tiene que decidir cuándo luchar y cuándo detenerse. Cuándo insistir y cuándo proteger al paciente de una obstinación que ya no le beneficia.
Eso implica conversaciones difíciles. Sentarse frente a una familia devastada y explicar que más tratamiento no siempre significa mejor tratamiento. Decir la verdad sin frialdad, pero también sin engaño. Resistir la tentación de ofrecer esperanzas falsas cuando lo único honesto es ofrecer alivio, compañía y dignidad.
Implica, también, aceptar que la muerte no siempre es un fracaso. Muchas veces, el verdadero fracaso está en obligar al paciente a llegar a ella de la peor manera posible.
Hay muertes rodeadas de máquinas, de alarmas y de procedimientos que no cambian nada. Y hay muertes en las que todavía caben el silencio, la mano de un ser querido, el alivio del dolor, la paz y el respeto.
Ambas pueden ocurrir dentro de un hospital. Ambas pueden estar bajo supervisión médica. Pero no son moralmente iguales.
Por eso hay que desmontar una idea peligrosa: que el buen médico es el que nunca deja de intervenir. No. El buen médico es el que sabe por qué actúa y por qué se detiene.
El que entiende que el poder de la medicina no está solo en lo que puede hacer, sino también en lo que decide no hacer. El que no confunde actividad con cuidado. El que comprende que insistir no siempre es salvar.